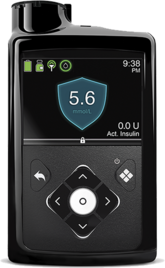
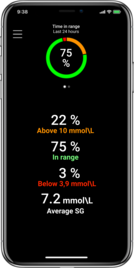
Insulinpumpbehandling
“Att använda ett insulinpumpsystem har gjort mitt liv med diabetes mycket enklare.”
Heather-Anställd på Medtronic och insulinpumpsanvändare
Varför använda Insulinpumpbehandling?
96%
Färre injektioner
Lägre
HbA1c5,6
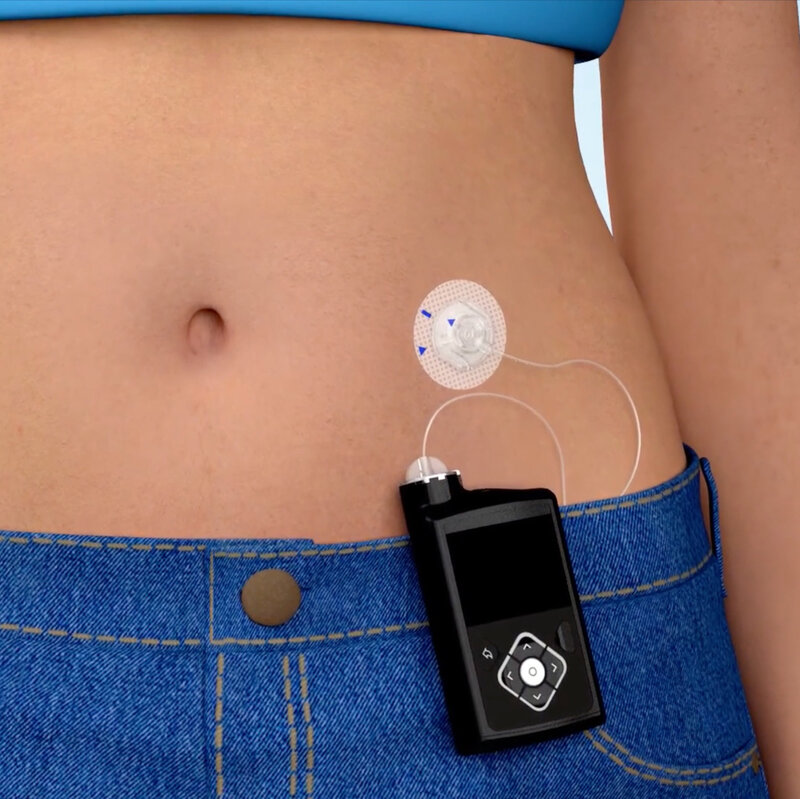
Vad är Insulinpumpbehandling?
En insulinpump är en liten elektronisk apparat (ungefär lika stor som en mobiltelefon) som jobbar för att imitera hur en frisk bukspottkörtel fungerar. Den är säker, diskret och pålitlig. Pumpen kan fästas på samma ställen där du för närvarande injicerar, och insulinet tillförs via en slang som är kopplad till ett så kallat infusionsset som fästs på kroppen.
En insulinpump ersätter behovet av dagliga insulininjektioner av snabbverkande och långtidsverkande insulin genom att tillföra snabbverkande insulin kontinuerligt över dygnets 24 timmar. Här nedan kan du se pumpens komponenter:

Vem kan använda en Insulinpump?
Fråga din vårdgivare om insulinpumpbehandling om du:
- Har typ 1-diabetes
- Tar tre eller fler insulininjektioner per dag
- Tar andra läkemedel utöver insulin för att hantera din diabetes
- Vill hantera din diabetes bättre
Om insulinpumpbehandling är något för dig är det viktigt att komma ihåg att det i slutändan är du som är ansvarig. En insulinpump doserar små mängder insulin i bakgrunden, men det är ditt ansvar att tillföra måltidsinsulin direkt via pumpen. Pumpen hjälper dig att hantera din diabetes, men det är du som styr pumpen.
Fördelar med Insulinpumpbehandling
Insulinpumpbehandling har flera kliniska fördelar jämfört med pennbehandling. Med vårt pump- och sensorsystem är det mer sannolikt att du:
Håller dina glukosnivåer inom ett hälsosamt område1,2,3,4
Lägre
HbA1c5,6
Mer tid inom
målområdet1,2,5,8
Färre hypoglykemier7
Lever mer och oroar dig mindre
Färre
injektioner
Oroar sig mindre
för höga värden9
Oroar sig mindre för
låga värden nattetid9
Fokusera på ditt liv,
och inte på dina glukosnivåer


Insulinpumpen fattar beslut åt mig och nu har jag mer tid att fokusera på det som är viktigt.
Vanliga frågor om insulinpumpbehandling
Insulinpumpen kan bäras bekvämt i skolan, på jobbet, under träning, vid formella tillfällen och i vardagen medan insulinet doseras genom infusionssetet. Pumpen bärs på ett enkelt och säkert sätt på eller under dina kläder, eller i ett av de smarta tillbehör som finns tillgängliga.
I regel är man under dygnet kopplad till insulinpumpen via infusionssetet, men pumpen och slangen kan tillfälligt kopplas bort vid behov, exemplevis när du duschar.
Ha alltid insulinpumpen med dig så att du enkelt och diskret kan dosera insulin utan att störa dina aktiviteter. Insulinpumpsystemen från MiniMed™ är vattentäta så att du kan leva livet mer
Den är tillräckligt liten för att den lätt ska kunna bäras på bältet, i en ficka eller till och med fäst vid en behå. Pumpen är lika stor som en standardkortlek och väger ungefär lika mycket som en genomsnittlig citron.
Det finns många sätt att bära en insulinpump på. Den kan till exempel bäras bekvämt när man går i skolan, tränar, i formella tillfällen och i vardagen. Du kan bära den så diskret som du vill.
Insulinpumpen kan enkelt och säkert bäras på eller under kläderna. Pumpen kan också lossas för aktiviteter som simning, dusch och träning, när behov finns.
Insulinpumpar är vattentåliga och du kan köpa vattentäta fodral till dem, men långvarig exponering bör undvikas. Koppla i stället bort enheten när du ska simma, bada eller duscha. Vi rekommenderar att du kopplar bort enheten i högst 1 timme. Återanslut den så snart du är klar och, om du har haft ett intensivt simningspass, kom ihåg att kontrollera dina blodsockernivåer.
- Det kan göra ont eller blöda lokalt när man sätter ett infusionsset, precis som med sensorer. För att förhindra obehag och blödning kan man kyla området en stund innan med is, eller använda kräm eller plåster med lokalbedövning. Sedan slipper man sticka sig så länge infusionssetet sitter; exempelvis i sju dagar med infusionssetet Extended.
- Det kan ta tid att lära sig att hantera pumpen och dess tillbehör. Alla som startar en ny pump får en utbildning på kliniken och vi erbjuder även ett personligt supportprogram under de första tre månaderna; StartRight℠.
- Vissa personer kan få hudproblem av ämnena i tejpen under sensorn och/eller infusionssetet. Lyckligtvis kan diabetessjuksköterskor dela bra protokoll för att behandla huden innan man sätter ett infusionsset eller sensor, och MiniMed har många olika infusionsset och sensorer i sortimentet att testa och välja från.
- Det kan finnas risk för blockerat insulinflöde i slangen, s.k. ocklusion. Det kan leda till insulinbrist, hyperglykemi och diabetisk ketoacidos. I våra MiniMed-pumpar finns det dock ocklusionslarm.
För många personer överväger fördelarna med insulinpumpsbehandling eventuella nackdelar. Du kan läsa om alla risker och biverkningar i vår användarmanual för MiniMed 780G, sid.30-33.
Hundratusentals människor sover med MiniMed 780G-pumpen varje natt. De allra flesta låter pumpen ligga löst i sängen intill dem. Vill man ha den intill kroppen finns det olika typer av bärhjälpmedel och midjebandsväskor, se här i vår produktkatalog.
Enligt TLV är målsättningen vid behandling av diabetes att bibehålla livskvaliteten samt minska risken för diabeteskomplikationer och följdsjukdomar. För att uppnå detta efterstävas stabila blodglukosnivåer och god glukoskontroll. I linje med dessa mål tycker vi på MiniMed att valet av insulinpump bör baseras på framför allt två faktorer: vilka behandlingsresultat man kan förvänta sig från ett system och arbetsinsatsen som krävs av användaren i vardagen. Form, utseende och huruvida en pump har slang eller inte borde således vara faktorer underordnade behandlingsresultat och användarvänlighet.
Behandlingsresultat:
MiniMed™ 780G-systemet har i kliniska studier och metaanalyser visat mycket goda resultat när det gäller ökad tid i målområdet (Time in Range) och sänkt HbA1c10. Personer som använder de rekommenderade inställningarna uppnår i snitt 80 % tid i målområdet.11
Arbetsinsats:
Systemets automatisering kan liknas vid en farthållare i en bil som gasar och bromsar själv för att hålla en stabil hastighet, även när vägen lutar uppåt eller nedåt. I MiniMed™ 780G-pumpen ställer man in ett glukosmål som systemet anpassar insulindoseringen för att upprätthålla. Med funktioner som ”måltidsdetektion” och ”autokorrektioner” kan höga glukosvärden hanteras snabbt och effektivt, utan att användaren behöver ingripa själv. Om man väljer en insulinpump som inte kan korrigera lika snabbt, lika ofta, eller i tillräckligt stora mängder skulle man alltså behöva agera på larm för högt och korrigera manuellt.
- Carlson, A.L. et al. 97-P- Safety and glycaemic outcomes of the MiniMed™ AHCL System in subjects with T1D. 80th ADA International Conference, June 2020, Chicago
- Collyns .O. et al. 199-OR- Improved glycaemic Outcomes with MiniMed™ AHCL Delivery. 80th ADA International Conference, June 2020, Chicago
- Agiostratidou, G. et al. Standardizing Clinically Meaningful Outcome Measures Beyond HbA1c for Type 1 Diabetes: A Consensus Report of the American Association of Clinical Endocrinologists, the American Association of Diabetes Educators, the American Diabetes Association, the Endocrine Society, JDRF International, The Leona M. and Harry B. Helmsley Charitable Trust, the Pediatric Endocrine Society, and the T1D Exchange. Diabetes Care 2017; 40(12):1622–1630.
- Danne T. et al. International Consensus on Use of Continuous Glucose Monitoring. Diabetes Care 2017; 40(12):1631-1640.
- Bergenstal, R. M. et al.Safety of a Hybrid Closed-Loop Insulin Delivery System in Patients With Type 1 Diabetes Jama. 2016; 316 (13): 1407 – 1408
- J. C. Pickup and A. J. Sutton Severe hypoglycaemia and glycemic control in Insulin Dependant Diabetes: meta-analysis of multiple daily insulin injections compared with continuous subcutaneous insulin infusion Diabetic Medicine 2008 :25, 765–774.
- Bergenstal RM1 et al. Tamborlane WV, Ahmann A, Buse JB, Dailey G, Davis SN, Joyce C, Perkins BA, Welsh JB, Willi SM, Wood MA; STAR 3 Study Group. Sensor-augmented pump therapy for A1C reduction (STAR 3) study: results from the 6-month continuation phase. Diabetes Care. 2011 Nov;34(11):2403-5.
- Battelino T, et al. Clinical Targets for Continuous Glucose Monitoring Data Interpretation: Recommendations From the International Consensus on Time in Range. Diabetes Care 2019; 42(8): 1593-1603.
- Medtronic data on file. Pivotal Trial (Age 14-75). N=157. 2020; 16 US sites.
- DiMolfetta et al: NCBI - WWW Error Blocked Diagnostic
- Arrieta A, et al. Diabetes Obes Metab. 2022;24(7):1370-1379. Mean 80% TIR is reached using the recommended optimal settings of 2 hours active insulin time and 100 mg/dL (5.5 mmol/L) as glucose target for at least 90% of the time.
- 1.Carlson, A.L. et al. 97-P- Safety and glycaemic outcomes of the MiniMed™ AHCL System in subjects with T1D. 80th ADA International Conference, June 2020, Chicago
- 2.Collyns .O. et al. 199-OR- Improved glycaemic Outcomes with MiniMed™ AHCL Delivery. 80th ADA International Conference, June 2020, Chicago
- 3.Agiostratidou, G. et al. Standardizing Clinically Meaningful Outcome Measures Beyond HbA1c for Type 1 Diabetes: A Consensus Report of the American Association of Clinical Endocrinologists, the American Association of Diabetes Educators, the American Diabetes Association, the Endocrine Society, JDRF International, The Leona M. and Harry B. Helmsley Charitable Trust, the Pediatric Endocrine Society, and the T1D Exchange. Diabetes Care 2017; 40(12):1622–1630.
- 4.Danne T. et al. International Consensus on Use of Continuous Glucose Monitoring. Diabetes Care 2017; 40(12):1631-1640.
- 1.Carlson, A.L. et al. 97-P- Safety and glycaemic outcomes of the MiniMed™ AHCL System in subjects with T1D. 80th ADA International Conference, June 2020, Chicago
- 2.Collyns .O. et al. 199-OR- Improved glycaemic Outcomes with MiniMed™ AHCL Delivery. 80th ADA International Conference, June 2020, Chicago
- 5.Bergenstal, R. M. et al.Safety of a Hybrid Closed-Loop Insulin Delivery System in Patients With Type 1 Diabetes Jama. 2016; 316 (13): 1407 – 1408
- 1.Carlson, A.L. et al. 97-P- Safety and glycaemic outcomes of the MiniMed™ AHCL System in subjects with T1D. 80th ADA International Conference, June 2020, Chicago
- 2.Collyns .O. et al. 199-OR- Improved glycaemic Outcomes with MiniMed™ AHCL Delivery. 80th ADA International Conference, June 2020, Chicago
- 5.Bergenstal, R. M. et al.Safety of a Hybrid Closed-Loop Insulin Delivery System in Patients With Type 1 Diabetes Jama. 2016; 316 (13): 1407 – 1408
- 8.Battelino T, et al. Clinical Targets for Continuous Glucose Monitoring Data Interpretation: Recommendations From the International Consensus on Time in Range. Diabetes Care 2019; 42(8): 1593-1603.
- 5.Bergenstal, R. M. et al.Safety of a Hybrid Closed-Loop Insulin Delivery System in Patients With Type 1 Diabetes Jama. 2016; 316 (13): 1407 – 1408
- 6.J. C. Pickup and A. J. Sutton Severe hypoglycaemia and glycemic control in Insulin Dependant Diabetes: meta-analysis of multiple daily insulin injections compared with continuous subcutaneous insulin infusion Diabetic Medicine 2008 :25, 765–774.
- 10.DiMolfetta et al: NCBI - WWW Error Blocked Diagnostic
- 11.Arrieta A, et al. Diabetes Obes Metab. 2022;24(7):1370-1379. Mean 80% TIR is reached using the recommended optimal settings of 2 hours active insulin time and 100 mg/dL (5.5 mmol/L) as glucose target for at least 90% of the time.